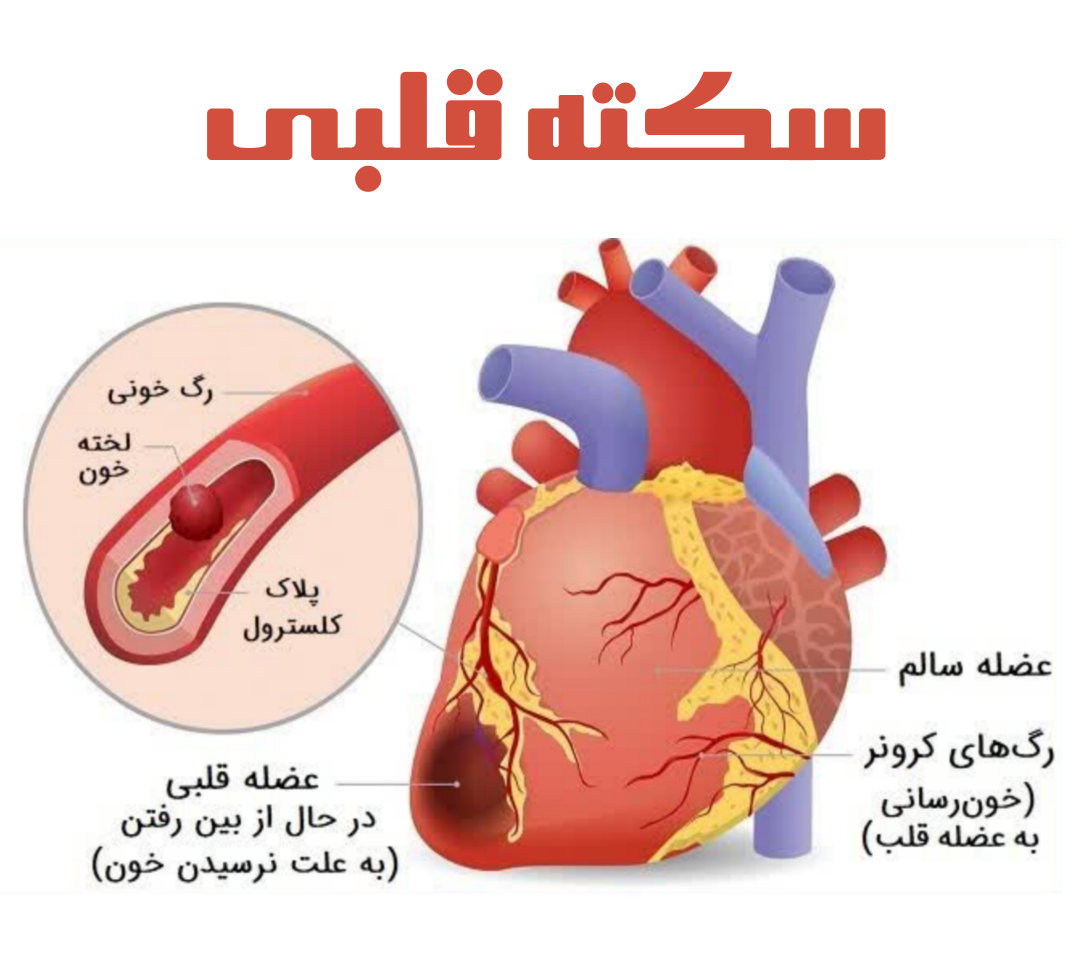
سکته قلبی یا حمله قلبی (انفارکتوس میوکارد)، یکی از شایعترین و مرگبارترین بیماریهای قلبی عروقی است که هر ساله جان میلیونها نفر را در سراسر جهان میگیرد. این بیماری زمانی رخ میدهد که جریان خون به بخشی از قلب مسدود شده و سلولهای قلبی به دلیل کمبود اکسیژن شروع به مرگ میکنند.
با این حال، سکته قلبی قابل پیشگیری است و با شناخت علائم، علل و روشهای پیشگیری، میتوان از بروز آن جلوگیری کرد. در این مقاله در مجله آموزشی بیمارستنان تندیس، به بررسی جامع سکته قلبی، از جمله علائم، علل، عوامل خطر و روشهای تشخیص و درمان آن خواهیم پرداخت. همچنین، به اهمیت تغییر سبک زندگی و کنترل عوامل خطر برای پیشگیری از سکته قلبی اشاره خواهیم کرد.
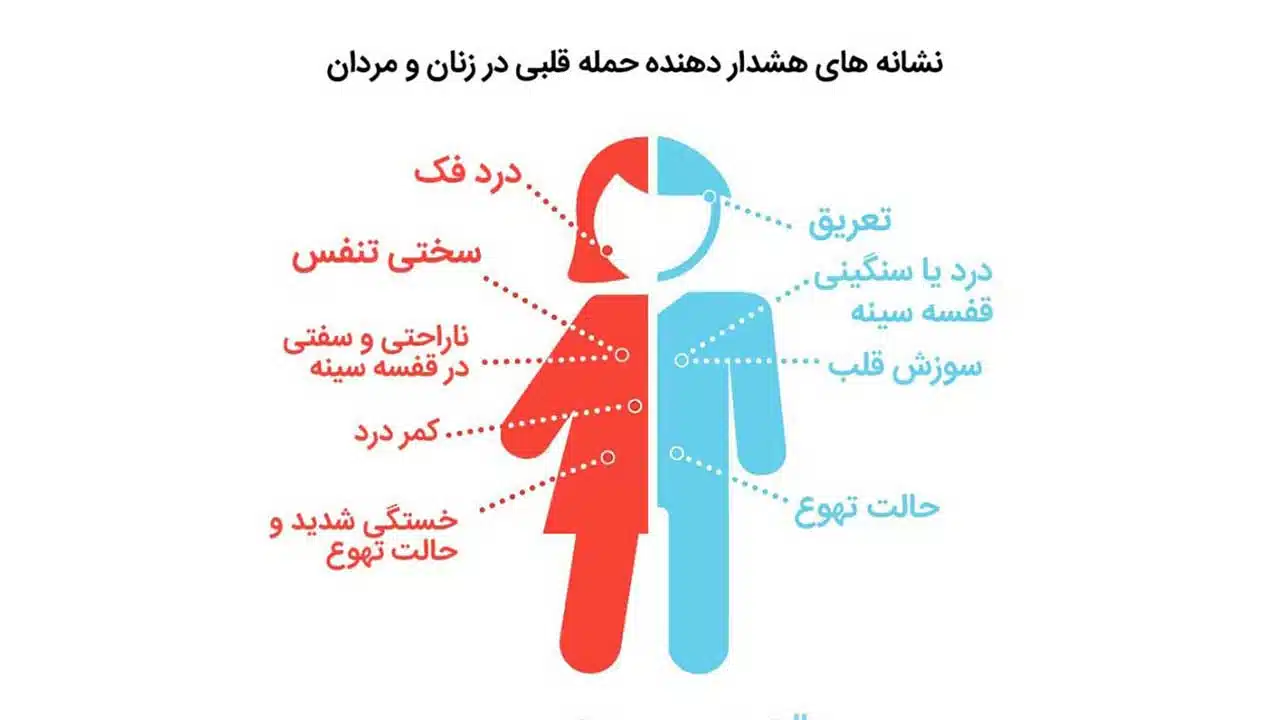
علائم سکته قلبی
علائم سکته قلبی ممکن است در افراد مختلف متفاوت باشد، اما شایعترین علائم عبارتند از:
- درد قفسه سینه: این درد معمولاً به صورت فشار، سنگینی یا احساس سوزش در قفسه سینه توصیف میشود و ممکن است به بازو، شانه، گردن، فک یا پشت نیز انتشار یابد.
- تنگی نفس: احساس تنگی نفس حتی در حالت استراحت نیز میتواند نشانه سکته قلبی باشد.
- عرق سرد: تعریق بیش از حد و ناگهانی به خصوص همراه با سایر علائم سکته قلبی، میتواند یک علامت هشداردهنده باشد.
- تهوع و استفراغ: برخی افراد مبتلا به سکته قلبی ممکن است احساس تهوع و استفراغ داشته باشند.
- سرگیجه و سبکی سر: کاهش فشار خون به دلیل کاهش جریان خون به قلب میتواند باعث سرگیجه و سبکی سر شود.
- خستگی مفرط: احساس خستگی غیرعادی و شدید میتواند یکی از نشانههای سکته قلبی باشد.
علل سکته قلبی
علت اصلی سکته قلبی، انسداد شریانهای کرونر است. این شریانها مسئول تأمین خون و اکسیژن به قلب هستند. انسداد این شریانها معمولاً به دلیل تجمع پلاکهای چربی در دیواره داخلی رگها رخ میدهد.
عوامل مختلفی میتوانند در تشکیل پلاک و انسداد شریانها نقش داشته باشند، از جمله:
- بیماری عروق کرونر: این بیماری شایعترین علت سکته قلبی است و با تجمع پلاک در شریانهای کرونر مشخص میشود.
- فشار خون بالا: فشار خون بالا میتواند به دیواره رگها آسیب رسانده و خطر تشکیل پلاک را افزایش دهد.
- کلسترول بالا: سطح بالای کلسترول خون، به خصوص کلسترول بد (LDL)، میتواند باعث تشکیل پلاک شود.
- دیابت: دیابت میتواند به رگهای خونی آسیب رسانده و خطر سکته قلبی را افزایش دهد.
- چاقی و کم تحرکی: چاقی و کم تحرکی با افزایش خطر ابتلا به بیماریهای قلبی عروقی از جمله سکته قلبی مرتبط هستند.
- سیگار کشیدن: سیگار کشیدن یکی از مهمترین عوامل خطر سکته قلبی است و باعث آسیب به رگهای خونی و افزایش خطر لخته شدن خون میشود.
- سن: خطر سکته قلبی با افزایش سن افزایش مییابد.
- سابقه خانوادگی: داشتن سابقه خانوادگی بیماریهای قلبی عروقی میتواند خطر ابتلا به سکته قلبی را افزایش دهد.
انواع سکته قلبی
سکته قلبی زمانی رخ میدهد که جریان خون به بخشی از قلب مسدود یا به شدت کاهش یابد. این مسدود شدن معمولاً به دلیل تجمع پلاک در شریانهای کرونر رخ میدهد. بسته به شدت انسداد و ناحیه آسیب دیده، سکته قلبی به انواع مختلفی تقسیم میشود.
انواع اصلی سکته قلبی:
-
انفارکتوس میوکارد با بالا رفتن قطعه ST (STEMI):
- شدیدترین نوع سکته قلبی: در این نوع، یک شریان کرونر به طور کامل مسدود شده و بخش بزرگی از عضله قلب خون دریافت نمیکند.
- آسیب جدی به قلب: این نوع سکته قلبی میتواند آسیب قابل توجهی به عضله قلب وارد کرده و منجر به عوارض جدی مانند نارسایی قلبی شود.
- درمان فوری: به دلیل شدت بیماری، درمان سریع و موثر از اهمیت بالایی برخوردار است.
-
انفارکتوس میوکارد بدون بالا رفتن قطعه ST (NSTEMI):
- انسداد جزئی شریان: در این نوع، انسداد شریان کرونر کامل نبوده و بخشی از خون همچنان به عضله قلب میرسد.
- علائم کمتر شدید: علائم این نوع سکته قلبی معمولاً کمتر شدید از STEMI است.
- خطر عوارض: اگرچه کمتر شدید است، اما همچنان خطرناک بوده و میتواند منجر به عوارض قلبی شود.
عوامل خطر سکته قلبی
عوامل خطر سکته قلبی به دو دسته قابل تغییر و غیر قابل تغییر تقسیم میشوند.
-
عوامل خطر قابل تغییر:
- فشار خون بالا
- کلسترول بالا
- دیابت
- چاقی
- کم تحرکی
- سیگار کشیدن
- رژیم غذایی نامناسب
- استرس
-
عوامل خطر غیر قابل تغییر:
- سن
- جنس (مردان بیشتر در معرض خطر هستند)
- سابقه خانوادگی
تشخیص سکته قلبی
تشخیص سکته قلبی بر اساس علائم بالینی بیمار، معاینه فیزیکی و انجام آزمایشات تشخیصی مختلف صورت میگیرد. این آزمایشات شامل:
- نوار قلب (ECG): این آزمایش فعالیت الکتریکی قلب را ثبت میکند و میتواند نشانههای سکته قلبی را نشان دهد.
- تست خون: آزمایش خون میتواند سطح آنزیمهای قلبی را که در صورت آسیب به قلب آزاد میشوند، اندازه گیری کند.
- اکوکاردیوگرافی: این آزمایش از امواج صوتی برای ایجاد تصاویر از قلب استفاده میکند و میتواند آسیب به عضله قلب را نشان دهد.
- آنژیوگرافی کرونر: این آزمایش از اشعه ایکس برای مشاهده شریانهای کرونر و تشخیص انسداد استفاده میشود.
در مواجهه با علائم سکته قلبی چه باید کرد؟
سکته قلبی یک اورژانس پزشکی است که نیاز به اقدام سریع دارد. هر دقیقهای که از زمان سکته میگذرد، به عضله قلب آسیب بیشتری وارد میشود. بنابراین، شناخت علائم و اقدامات اولیه در مواجهه با این وضعیت بسیار مهم است.
اقدامات اولیه در مواجه با سکته: نجات جان یک انسان
- با اورژانس تماس بگیرید: اولین و مهمترین کار، تماس با اورژانس 115 است. هرگز منتظر نمانید که علائم برطرف شوند.
- فرد را آرام کنید: محیط را آرام کرده و فرد را در وضعیت راحت قرار دهید.
- داروهای تجویزی را به فرد بدهید: اگر فرد داروی نیتروگلیسیرین یا آسپرین تجویز شده دارد، به او کمک کنید تا آن را مصرف کند.
- احیای قلبی ریوی (CPR): اگر فرد هوشیاری خود را از دست داد و نفس نمیکشید، احیای قلبی ریوی را آغاز کنید.
مراحل انجام CPR:
- بررسی پاسخ به محرکها: فرد را تکان داده و با صدای بلند با او صحبت کنید. اگر پاسخ نداد، به مرحله بعد بروید.
- بررسی تنفس: سر فرد را به عقب خم کرده و چانه را بالا ببرید. به مدت 10 ثانیه به صدای تنفس و حرکت قفسه سینه گوش دهید.
- تماس با اورژانس: در حین بررسی تنفس، با اورژانس تماس بگیرید.
- ماساژ قلبی: 30 بار به مرکز قفسه سینه فشار وارد کنید. عمق فشار باید حدود 5 سانتیمتر باشد.
- تنفس مصنوعی: 2 بار تنفس مصنوعی انجام دهید.
- تکرار مراحل: این مراحل را تا رسیدن اورژانس یا احیای فرد تکرار کنید.
درمان سکته قلبی
درمان سکته قلبی به شدت و وسعت آسیب به قلب بستگی دارد و ممکن است شامل موارد زیر باشد:
- دارودرمانی: داروهایی مانند آسپرین، نیتروگلیسیرین، بتابلوکرها، مهارکنندههای ACE و استاتینها برای درمان سکته قلبی استفاده میشوند.
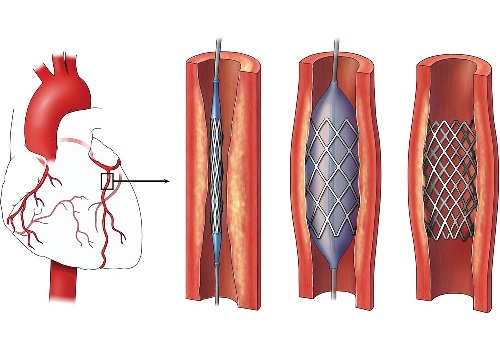
- آنژیوپلاستی: در این روش، یک بالون کوچک برای باز کردن شریان مسدود شده استفاده میشود.
- جراحی بایپس: در این جراحی، از یک رگ خونی سالم برای ایجاد یک مسیر جایگزین برای خونرسانی به قلب استفاده میشود.
سکته قلبی خفیف: خطری خاموش در قلب شما
سکته قلبی خاموش یا سکته قلبی خفیف به حالتی گفته میشود که قلب به اندازه کافی خون دریافت نمیکند، اما این کمبود خون به اندازهای نیست که علائم کلاسیک یک سکته قلبی مانند درد شدید قفسه سینه را ایجاد کند. به همین دلیل، بسیاری از افراد از این نوع سکته قلبی بیخبر میمانند و ممکن است تا سالها متوجه آن نشوند.
چرا سکته قلبی خاموش خطرناک است؟
- آسیب به قلب: حتی اگر علائمی نداشته باشد، سکته قلبی خاموش میتواند به عضله قلب آسیب برساند و خطر ابتلا به بیماریهای قلبی جدیتر مانند نارسایی قلبی و آریتمی را افزایش دهد.
- سکتههای بعدی: افرادی که یک سکته قلبی خاموش را تجربه کردهاند، در معرض خطر بیشتری برای سکتههای قلبی شدیدتر در آینده هستند.
- تشخیص دیرهنگام: به دلیل عدم وجود علائم واضح، تشخیص سکته قلبی خاموش معمولاً تا زمانی که عوارض جدی ایجاد شود، به تعویق میافتد.
علائم سکته قلبی خاموش
علائم سکته قلبی خاموش بسیار خفیفتر از علائم یک سکته قلبی معمولی است و ممکن است با علائم بیماریهای دیگر مانند آنفلوآنزا یا مشکلات گوارشی اشتباه گرفته شود. برخی از علائم رایج عبارتند از:
- خستگی مفرط
- ضعف عضلانی
- تنگی نفس
- درد قفسه سینه خفیف یا ناراحتی
- سوء هاضمه
- سرگیجه
- اختلالات خواب
تاثیر افسردگی بر سکته قلبی: ارتباطی عمیق و خطرناک
آیا میدانستید افسردگی میتواند خطر سکته قلبی را افزایش دهد؟ این دو بیماری به ظاهر متفاوت، ارتباطی عمیق و پیچیده با هم دارند. در این مقاله، به بررسی تاثیر افسردگی بر سکته قلبی، علل این ارتباط و راههای پیشگیری خواهیم پرداخت.
افسردگی و سکته قلبی: دو روی یک سکه
افسردگی، یک اختلال روانی شایع است که با احساس غمگینی، ناامیدی و از دست دادن علاقه به فعالیتهای روزمره همراه است. سکته قلبی نیز یک بیماری قلبی جدی است که با انسداد جریان خون به قلب رخ میدهد. ممکن است این دو بیماری به ظاهر متفاوت به نظر برسند، اما تحقیقات نشان داده است که ارتباط تنگاتنگی بین آنها وجود دارد.
چرا افسردگی خطر سکته قلبی را افزایش میدهد؟
- تغییرات فیزیولوژیکی: افسردگی باعث تغییراتی در بدن میشود که میتوانند خطر بیماریهای قلبی را افزایش دهند. این تغییرات شامل افزایش فشار خون، افزایش سطح هورمونهای استرس، التهاب و افزایش خطر لخته شدن خون است.
- تغییرات رفتاری: افراد مبتلا به افسردگی اغلب عادات ناسالمی مانند سیگار کشیدن، مصرف بیش از حد الکل، تغذیه نامناسب و کم تحرکی دارند که همگی خطر بیماریهای قلبی را افزایش میدهند.
- عدم رعایت درمانهای پزشکی: افسردگی میتواند باعث شود که افراد مبتلا به بیماریهای قلبی، داروهای خود را به طور منظم مصرف نکنند و به توصیههای پزشک عمل نکنند.
علائم افسردگی که ممکن است به سکته قلبی منجر شود:
- احساس غمگینی و ناامیدی مداوم
- از دست دادن علاقه به فعالیتهایی که قبلاً لذتبخش بودند
- تغییرات در اشتها یا وزن
- اختلال در خواب
- خستگی مفرط
- احساس بیارزشی یا گناه
- مشکل در تمرکز
- تحریکپذیری یا بیقراری
- افکار خودکشی
پیشگیری از سکته قلبی
سکته قلبی تهدیدی جدی است که میتوان از آن پیشگیری کرد. با تغییر سبک زندگی و کنترل عوامل خطر، میتوان از بروز سکته قلبی پیشگیری کرد. برخی از مهمترین راههای پیشگیری از سکته قلبی عبارتند از:
- رژیم غذایی سالم: مصرف میوهها، سبزیجات، غلات کامل، ماهی و آجیل و محدود کردن مصرف نمک، چربیهای اشباع و قندهای افزوده میتواند به کاهش خطر سکته قلبی کمک کند.
- ورزش منظم: حداقل 30 دقیقه فعالیت بدنی متوسط در اکثر روزهای هفته توصیه میشود.
- کنترل فشار خون: با استفاده از داروها و تغییر سبک زندگی میتوان فشار خون را کنترل کرد.
- کنترل کلسترول: با استفاده از داروها و تغییر رژیم غذایی میتوان سطح کلسترول را کنترل کرد.
- کنترل قند خون: افراد مبتلا به دیابت باید قند خون خود را به طور منظم کنترل کنند.
- ترک سیگار: ترک سیگار یکی از مهمترین اقدامات برای کاهش خطر سکته قلبی است.
- کنترل وزن: حفظ وزن سالم میتواند به کاهش خطر سکته قلبی کمک کند.
- مدیریت استرس: استرس میتواند خطر بیماریهای قلبی را افزایش دهد، بنابراین مدیریت استرس از طریق تکنیکهای آرامشبخشی مانند مدیتیشن و یوگا مهم است.
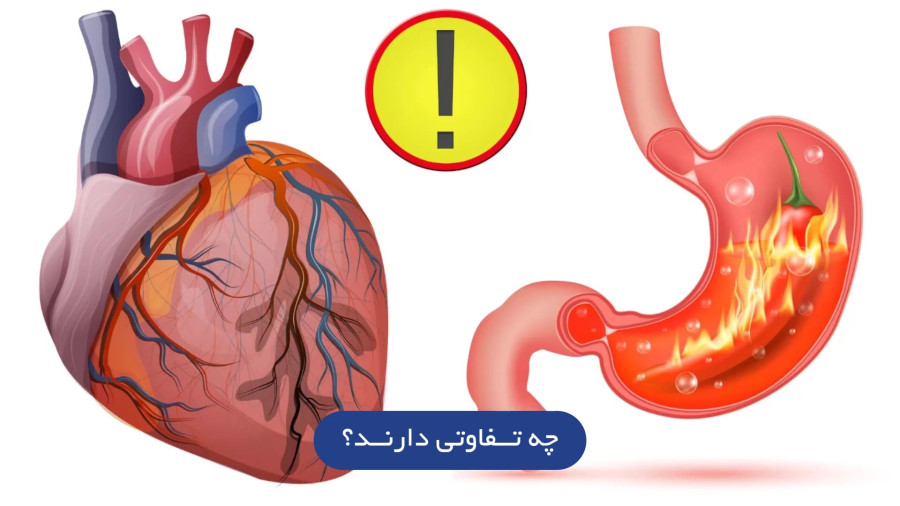
تفاوت بین درد معده و سکته قلبی: تشخیصی حیاتی
درد در ناحیه قفسه سینه اغلب باعث نگرانی و سردرگمی میشود. بسیاری از افراد ممکن است درد قفسه سینه را با درد معده اشتباه بگیرند، در حالی که این دو بیماری علل، علائم و عواقب بسیار متفاوتی دارند. تشخیص دقیق بین درد معده و سکته قلبی از اهمیت بالایی برخوردار است، زیرا سکته قلبی یک اورژانس پزشکی است که نیاز به درمان فوری دارد.
درد معده
- علل: درد معده معمولاً ناشی از مشکلات گوارشی مانند سوء هاضمه، نفخ، زخم معده، مسمومیت غذایی یا سندرم روده تحریکپذیر است.
- علائم: علاوه بر درد در ناحیه بالای شکم، ممکن است با علائمی مانند سوزش سر دل، نفخ، حالت تهوع، استفراغ، یبوست یا اسهال همراه باشد.
- شدت درد: درد معده معمولاً متغیر است و ممکن است با تغییر وضعیت بدن یا خوردن غذا تغییر کند.
- محل درد: درد معده معمولاً در بالای شکم و زیر جناغ سینه احساس میشود.
سکته قلبی
- علل: سکته قلبی زمانی رخ میدهد که جریان خون به بخشی از قلب مسدود شود. این مسدود شدن معمولاً به دلیل تجمع پلاک در شریانهای کرونر رخ میدهد.
- علائم: علاوه بر درد در ناحیه قفسه سینه، ممکن است با علائمی مانند تنگی نفس، تعریق زیاد، تهوع، استفراغ، سرگیجه، ضعف و احساس سنگینی در قفسه سینه همراه باشد.
- شدت درد: درد سکته قلبی معمولاً شدید و ثابت است و با استراحت یا تغییر وضعیت بدن تسکین نمییابد.
- محل درد: درد سکته قلبی معمولاً در مرکز یا سمت چپ قفسه سینه احساس میشود و ممکن است به بازو، شانه، گردن، فک یا پشت تیر بکشد.
تفاوتهای کلیدی
| ویژگی | درد معده | سکته قلبی |
|---|---|---|
| محل درد | بالای شکم، زیر جناغ سینه | مرکز یا سمت چپ قفسه سینه، ممکن است به بازو، شانه، گردن، فک یا پشت تیر بکشد |
| شدت درد | متغیر، ممکن است با تغییر وضعیت بدن یا خوردن غذا تغییر کند | شدید و ثابت، با استراحت تسکین نمییابد |
| علائم همراه | سوزش سر دل، نفخ، حالت تهوع، استفراغ، یبوست یا اسهال | تنگی نفس، تعریق زیاد، تهوع، استفراغ، سرگیجه، ضعف |
| علل | مشکلات گوارشی | انسداد شریانهای کرونر |
| عواقب | معمولاً جدی نیست، اما ممکن است به درمان نیاز داشته باشد | یک اورژانس پزشکی است و میتواند منجر به مرگ شود |
چه زمانی باید به پزشک مراجعه کرد؟
اگر در ناحیه قفسه سینه احساس درد یا ناراحتی میکنید، به خصوص اگر همراه با علائم دیگری مانند تنگی نفس، تعریق زیاد یا ضعف باشد، باید بلافاصله با اورژانس تماس بگیرید. تشخیص زودهنگام و درمان سریع سکته قلبی میتواند جان شما را نجات دهد.
بیشتر بخوانید: همه چیز در مورد فشار خون
سکته در خواب: خطری خاموش
سکته، چه مغزی و چه قلبی، یکی از خطرناکترین حوادثی است که میتواند در هر سنی رخ دهد. اگرچه تصور سکته معمولاً با علائم واضحی مانند فلج ناگهانی یک طرف بدن یا درد شدید قفسه سینه همراه است، اما واقعیت این است که سکته میتواند در خواب نیز رخ دهد. این موضوع به دلیل عدم آگاهی و تشخیص به موقع، میتواند عواقب بسیار جدیتری داشته باشد.
چرا سکته در خواب خطرناکتر است؟
- عدم آگاهی فرد: در طول خواب، فرد هوشیاری خود را از دست میدهد و نمیتواند علائم سکته را تشخیص دهد یا به دنبال کمک باشد.
- تأخیر در تشخیص: اگر فرد پس از بیدار شدن متوجه علائم شود، ممکن است به دلیل تأخیر در مراجعه به پزشک، آسیب مغزی یا قلبی بیشتری ببیند.
- علائم مبهم: علائم سکته در خواب ممکن است به اندازه علائم سکته در حالت بیداری واضح نباشند و به همین دلیل تشخیص آن دشوارتر باشد.
علائم سکته در خواب
علائم سکته در خواب میتواند بسیار متنوع باشد و بسته به نوع سکته، شدت آن و ناحیه آسیب دیده متفاوت باشد. برخی از علائم شایع عبارتند از:
- فلج یا ضعف یک طرف بدن: پس از بیدار شدن، ممکن است متوجه ضعف یا بیحسی در یک دست، پا یا صورت شوید.
- مشکل در تکلم یا درک گفتار: ممکن است در صحبت کردن یا فهمیدن صحبتهای دیگران مشکل داشته باشید.
- سرگیجه و از دست دادن تعادل: احساس سرگیجه یا عدم تعادل هنگام راه رفتن میتواند نشانه سکته باشد.
- سردرد شدید و ناگهانی: سردردی که بدون دلیل مشخص و بسیار شدید باشد، میتواند نشانه سکته باشد.
- تغییرات بینایی: تاری دید، دوبینی یا از دست دادن بینایی در یک چشم میتواند از علائم سکته باشد.
- حالت تهوع و استفراغ: در برخی موارد، سکته میتواند باعث حالت تهوع و استفراغ شود.
سکته در جوانان و ورزشکاران
آیا میدانستید سکته فقط مختص افراد مسن نیست؟ بسیاری از افراد تصور میکنند که سکته قلبی یا مغزی عارضهای است که بیشتر در افراد مسن رخ میدهد. اما واقعیت این است که سکته میتواند در هر سنی، حتی در جوانان و ورزشکاران نیز اتفاق بیفتد. این موضوع میتواند بسیار شوکهکننده باشد، اما دلایل مختلفی برای آن وجود دارد.
چرا جوانان و ورزشکاران هم دچار سکته میشوند؟
- بیماریهای قلبی مادرزادی: برخی از افراد با بیماریهای قلبی مادرزادی به دنیا میآیند که ممکن است در جوانی منجر به سکته شود.
- اختلالات ریتم قلب: اختلالاتی مانند آریتمی قلبی میتوانند باعث لخته شدن خون و انسداد رگها شوند.
- ترومبوز ورید عمقی: لخته شدن خون در وریدهای عمقی پا میتواند جدا شده و به ریهها یا مغز رفته و باعث سکته شود.
- کاردیومیوپاتی هیپرتروفی: این بیماری ارثی باعث ضخیم شدن عضله قلب میشود و میتواند جریان خون را مختل کند.
- مصرف داروهای خاص: برخی داروها ممکن است خطر لخته شدن خون را افزایش دهند.
- سوء مصرف مواد: مصرف مواد مخدر و محرکها میتواند به قلب آسیب برساند و خطر سکته را افزایش دهد.
- ورزشهای سنگین و ناگهانی: ورزشهای سنگین و ناگهانی بدون آمادگی قبلی میتواند فشار زیادی به قلب وارد کند و خطر سکته را افزایش دهد.
مراقبتهای بعد از سکته قلبی: گامهایی به سوی بهبودی
سکته قلبی یک تجربه بسیار سخت و چالشبرانگیز است. اما با مراقبتهای مناسب و تغییر سبک زندگی، میتوان به بهبودی قابل توجهی دست یافت.
اهمیت مراقبتهای پس از سکته قلبی:
- جلوگیری از عوارض: با رعایت توصیههای پزشک، میتوان از بروز مجدد سکته قلبی و سایر عوارض قلبی جلوگیری کرد.
- بهبود کیفیت زندگی: مراقبتهای مناسب به بهبود عملکرد قلب، کاهش درد و افزایش سطح انرژی کمک میکند.
- بازگشت به زندگی عادی: با رعایت برنامههای توانبخشی، میتوان به تدریج به فعالیتهای روزمره بازگشت.
مراقبتهای مهم بعد از سکته قلبی:
- دارودرمانی: مصرف منظم داروهای تجویز شده توسط پزشک برای کنترل فشار خون، کلسترول، جلوگیری از لخته شدن خون و کاهش خطر عوارض بسیار مهم است.
- تغذیه سالم: رژیم غذایی کمچرب، کمنمک و سرشار از میوهها، سبزیجات و غلات کامل به بهبود سلامت قلب کمک میکند.
- ورزش منظم: با مشورت پزشک، برنامه ورزشی ملایمی را آغاز کنید و به تدریج شدت آن را افزایش دهید. ورزش به تقویت قلب، بهبود گردش خون و کاهش استرس کمک میکند.
- کنترل وزن: چاقی یکی از عوامل خطر سکته قلبی است. بنابراین، حفظ وزن سالم بسیار مهم است.
- ترک سیگار: سیگار کشیدن یکی از عوامل اصلی بیماریهای قلبی است. ترک سیگار به بهبود سلامت قلب و کاهش خطر عوارض کمک میکند.
- کنترل استرس: استرس میتواند بر قلب تأثیر منفی بگذارد. تکنیکهای مدیریت استرس مانند مدیتیشن، یوگا و تنفس عمیق میتوانند مفید باشند.
- پیگیریهای منظم: به طور منظم به پزشک مراجعه کنید تا پیشرفت خود را ارزیابی کند و در صورت نیاز تغییراتی در برنامه درمانی ایجاد کند.
- گروههای حمایتی: شرکت در گروههای حمایتی به شما کمک میکند تا با افرادی که تجربه مشابهی دارند ارتباط برقرار کنید و از تجربیات آنها بهرهمند شوید.
محدودیتها پس از سکته قلبی:
- فعالیتهای سنگین: از انجام فعالیتهای سنگین و ورزشهای شدید تا زمانی که پزشک اجازه دهد خودداری کنید.
- رانندگی: تا زمانی که پزشک تأیید کند، از رانندگی خودداری کنید.
- استرس: از قرار گرفتن در موقعیتهای استرسزا تا حد امکان خودداری کنید.
بازگشت به زندگی عادی:
با رعایت مراقبتهای پس از سکته قلبی و همکاری با تیم پزشکی، میتوانید به تدریج به زندگی عادی خود بازگردید. مهم ترین نکته، صبر و حوصله است. بهبودی کامل ممکن است زمانبر باشد، اما با تلاش و پشتکار میتوانید به نتایج مطلوبی دست یابید.
نکات مهم:
- هرگز بدون مشورت با پزشک، داروهای خود را قطع نکنید یا تغییری در برنامه درمانی ایجاد نکنید.
- در صورت مشاهده هرگونه علائم جدید یا بدتر شدن علائم قبلی، بلافاصله به پزشک مراجعه کنید.
- با پزشک و سایر اعضای تیم درمانی خود همکاری نزدیکی داشته باشید.
- یک سبک زندگی سالم را برای همیشه در پیش بگیرید.
نتیجهگیری
سکته قلبی یک بیماری جدی است که میتواند به مرگ منجر شود. با این حال، با شناخت علائم، علل و عوامل خطر سکته قلبی و انجام اقدامات پیشگیرانه، میتوان از بروز آن جلوگیری کرد. تغییر سبک زندگی سالم، کنترل عوامل خطر و مراجعه منظم به پزشک برای انجام چکاپهای سلامتی، از مهمترین راههای پیشگیری از سکته قلبی هستند.
توجه: این مطلب آموزشی از مجله بیمارستان تخصصی تندیس تهران صرفاً برای اطلاعرسانی عمومی تهیه شده است و نباید به عنوان جایگزینی برای مشاوره پزشکی در نظر گرفته شود. برای تشخیص و درمان هرگونه بیماری، باید به پزشک مراجعه کنید.
کلمات کلیدی: سکته قلبی، حمله قلبی، بیماری قلبی، علائم سکته قلبی، علل سکته قلبی، عوامل خطر سکته قلبی، پیشگیری از سکته قلبی، درمان سکته قلبی، نوار قلب، آنژیوگرافی، رژیم غذایی سالم، ورزش، کنترل فشار خون، کنترل کلسترول، ترک سیگار
منبع: ویکی پدیا











دیدگاهتان را بنویسید